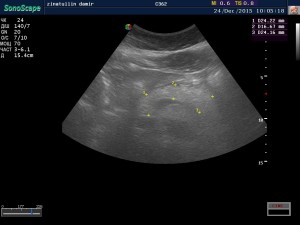
УЗИ поджелудочной железы
Диагностика панкреонекроза
0При подозрении панкреонекроза необходимо провести комплекс лабораторно диагностических мероприятий для своевременного установления правильного диагноза, так как при панкреонекрозе летальность достигает до 60%.
Какая диагностика панкреонекроза?
1 Сбор жалоб и анамнеза, уточнить характер болей, как и где они локализуются, расспросить пациента о употреблении обильного количества жирной пищи и алкоголя, так как именно эти продукты могут быть провоцирующим фактором в развитии панкреонекроза.
2 Лабораторная диагностика: Биохимия крови, необходимо ориентироваться на повышение такого фермента как амилаза ( необходимый для расщепления крахмала), его превышение в крови достигает 4 х раз. Это если больного привезли в стационар в первые часы болезни, если упустить это время, придется так же оценивать уровень липазы ( фермент расщепляющий жиры), его превышение в крови будет в 2 раза. Но даже при повышении уровня этих ферментов нельзя на 100% сказать, что у пациента панкреонекроз. Повышения уровня этих ферментов могут выявлять при других заболеваниях, например при кишечной непроходимости, некрозе участка кишечника, при внематочной беременности, перфорации язвы желудка и 12п кишки, при кетоацидозе. Так же в крови определяют уровень трипсина и эластазы. В некоторых странах амилазу определяют в анализах мочи.
3 Инструментальные методы диагностики, к ним относятся УЗИ, КТ, МРТ.
Рассмотрим, чем же нам поможет УЗИ поджелудочной железы.
УЗИ является приоритетным исследованием при панкреонекрозе, в первые часы после поступления в стационар. Так как УЗ сканеры в настоящее время имеются во всех стационарах, доступность и быстрота метода позволяет хирургу в экстренных случаях, определиться с дальнейшей тактикой ведения пациента с подозрением на панкреонекроз. На УЗ картине, врач ультразвуковой диагностики оценивает: увеличенные размеры поджелудочной железы, контуры неровные размытые, определяется выраженный выпот в сальниковую сумку, в зависимости от вида панкреонекроза( жировой или геморрагический ), эхогенность будет, при жировой повышенной, при геморрагической сниженной, структура как правило становится неоднородной, также определяется свободная жидкость в забрюшинном пространстве. При УЗИ можно определить очаги некроза.
После установления диагноза и проведения необходимого лечения, с помощью УЗИ можно оценить в динамике, локализацию кист и абсцессов, которые часто всего образовываются на месте деструкции ткани поджелудочной железы. КТ и МРТ назначают в тех случаях когда УЗИ недостаточно информативно.
Если у вас возникли сильные боли в области поджелудочной железы, не откладывайте обследование, не упустите драгоценное время, по всем вопросам звоните по телефону 8-937-15-17-418!!!
Панкреонекроз
0Каждый человек в своей жизни слышал или встречался с таким сложным и страшным состоянием как панкреонекроз.
Панкреонекроз – это осложнение острого панкреатита, которое приводит к летальному исходу, поэтому необходимо знать о всех симптомах этого осложнения. Причинами могут служить многие факторы от нарушения диеты до хирургических вмешательств на органах брюшной полости.
Панкреонекроз — развивается вследствие нарушения оттока панкреатического сока из поджелудочной железы, тем самым происходит само переваривание тканей железы.
Этому может способствовать избыточное количество жирной и жаренной пищи, употребление алкоголя, что в свою очередь приводит к сильной выработке панкреатического сока, протоки не справляются с большим количеством сока, происходит нарушение оттока и закупорка.
Какие состояния могут спровоцировать панкреонекроз?
-Травмы живота
-Аллергические реакции
-Интоксикации, в том числе и алкогольные
-Оперативные вмешательства на органах брюшной полости
-Острый калькулезный холецистит
-Инфекционные заболевания
-Нарушение диеты( употребление жирной пищи, алкоголя и т.д.)
Что происходит с тканью поджелудочной железы при панкреонекрозе?
Как известно поджелудочная железа вырабатывает панкреатический сок, содержащий различные ферменты, необходимые для расщепления пищи в желудке, до нужных микроэлементов, которые в свою очередь, попадая через слизистую желудка в кровь. Таким образом, поджелудочная железа является самым главным органом в организме. При закупорке протоков происходит накапливание сока, затем происходит отек поджелудочной железы, далее происходит пропотевание ферментов сквозь стенки протоков и развивается переваривание собственной ткани поджелудочной железы. Далее ферменты и продукты распада попадают в кровь и влияют на состояние других органов, вызываю сильнейшую интоксикацию организма.
Выделяют два вида панкреонекроза стерильный и инфицированный.
Инфицированный панкреонекроз приводит всегда к летальному исходу, так как развивается инфекционно-токсический шок, с которым очень трудно справиться.
Стерильный панкреонекроз подразделяется на несколько видов:
-Жировой панкреонекроз развивается медленно в течении 4-5 дней, имеет более благоприятное течение.
-Геморрагический панкреонекроз развивается остро, протекает бурно и осложняется кровотечениями.
-Смешанный панкреонекроз зависит от степени поражения жировой ткани и паренхимы поджелудочной железы. Выделяют также деструктивный панкреонекроз всегда требующий хирургического вмешательства.
Симптомы характерные для панкреонекроза?
Главным симптомом является острая боль в эпигастрии, которая провоцируется обильным употреблением жирной пищи и алкоголя. Тошнота, сильная рвота, жидкий стул, боль в животе опоясывающего характера, с иррадиацией в спину. После длительной рвоты и диареи происходит обезвоживание организма, усиливается интоксикация.
Необходимо провести правильный сбор анамнеза: что пациент употреблял накануне, имеются ли у него заболевания печени и желчного пузыря, были ли приступы острого панкреатита и холецистита. Необходимо сдать биохимию крови для определения уровня амилазы. Также необходимо провести УЗИ, КТ органов брюшной полости.
По всем вопросам звоните по телефону 8-937-15-17-418!!!
Киста поджелудочной железы
0Формирование кисты поджелудочной железы возникает после воспаления или при нарушении эмбриогенеза.
Киста поджелудочной железы это патологическая полость с внутренним содержимым, панкреатическим секретом или тканевым детритом, возникающая в результате воспаления.
Выделяют два варианта кист: врожденные или как их еще называют истинными и второй вариант приобретенные , по другому ложные кисты.
Истинные кисты являются результатом нарушения эмбриогенеза при внутриутробном развитии, в стенке таких кист имеются специальные эпителиальные клетки.
Ложные кисты появляются в результате острых и хронических панкреатитов, травматических повреждений железы и ее протоков. После острого воспаления на месте некроза паренхимы образуются кисты. Внутри этих кист нет эпителиальных клеток, только фиброзные тяжи.
Формирование кисты проходит несколько этапов развития:
1-я образование кисты, 2-я стенки кисты рыхлые, легко рвутся, 3-я формирование капсулы, 4-я обособление кисты, она становится подвижной и с плотной капсулой.
Какие осложнения могут вызвать киста поджелудочной железы???
-механическую желтуху
-нагноение кисты
-разрыв кисты в брюшную полость с последующим перитонитом
-разрыв кисты в плевральную полость
-кровоизлияние кисты
Жалобы которые предъявляют пациенты бывают разнообразными, боль тянущего характера в верхней половине живота, при пальпации определяется объемное образование, если оно больших размеров.
При подозрении на кисту поджелудочной железы назначают ультразвуковое исследование.
Что может показать УЗИ???
УЗИ является наиболее точным методом диагностики на первом этапе обследования, позволяющее выявить минимальные изменения в паренхиме поджелудочной железы, в том числе определить кисты небольших размеров .
На ультразвуковой картине мы видим:
Поджелудочная железа обычных размеров, контуры четкие местами неровные, структура диффузно неоднородная, смешанной эхогенности. Вирсунгов проток не расширен до 2 мм. В теле поджелудочной железы по наружному контуру определяется анэхогенное образование 32х19 мм, с четкими ровными контурами, с однородным внутренним содержимым, без дополнительных перегородок, в режиме ЦДК кровоток не определяется. Больше данных за обычную кисту. При первичном выявлении обычной кисты небольших размеров, рекомендовано динамическое наблюдение в течении 1 месяца. Далее если размеры кисты не увеличиваются УЗ контроль через 3 месяца, далее при отсутствии роста кисты УЗИ в динамике через 6,9,12 месяцев.
В случае увеличения размеров кисты или признаках нагноения решается вопрос о хирургическом лечении.
И так для определения кисты поджелудочной железы на начальном этапе обследования достаточно проведение ультразвуковой диагностики.
По всем интересующим вопросам обращайтесь по телефону 8-937-15-17-418!!!
Хронический панкреатит
0 Часто встречающаяся патология с которой обращаются пациенты к врачу ультразвуковой диагностики является хронический панкреатит.
Хронический панкреатит это состояние связанное с постоянным воздействием на поджелудочную железу внешних факторов. Неправильное питание, злоупотребление жирной и жаренной пищей, употребление алкоголя, хронические заболевания: воспаление желчного пузыря, камни желчного пузыря, гастриты, язвенная болезнь желудка, сахарный диабет и многое другое. Хронический панкреатит возникает после длительно протекающего острого панкреатита. Это необратимое изменение структуры паренхимы поджелудочной железы, с уменьшением размеров, с деформацией контуров и т.д.
На что жалуется пациент???
Пациент предъявляет жалобы на ноющую боль в области желудка, с иррадиацией в правое и левое подреберье, а порой боль становится опоясывающей, появляется тошнота, рвота, жидкий стул маслянистого характера. В биохимии крови повышаются ферменты АЛТ, АСТ, эластаза, изменения в копрограмме ( анализ кала). Наряду со всеми лабораторными данными назначается ультразвуковое исследование поджелудочной железы.
Что мы видим на ультразвуковой картине при хроническом панкреатите???
УЗИ картина хронического панкреатита разнообразна, в некоторых случаях железа имеет четкие ровные контуры, а в некоторых нечеткие неровные. Эхогенность железы смешанная или неравномерно повышена, структура чаще всего диффузно неоднородная. Вирсунгов проток может расширяться до 2-3 мм, в просвете могут визуализироваться конкременты, кальцинаты. Для хорошего и качественно осмотра поджелудочной железы необходима тщательная подготовка, не в коем случае перед исследованием не есть не пить, это важное условие, не надо забывать об этом!!!
Что делать пациенту и какие дальнейшие шаги необходимо сделать, для решения его проблем???
Для начала необходимо обратится к врачу гастроэнтерологу.
Сдать анализы крови на биохимию, кал, мочу.
Пройти УЗИ органов брюшной полости.
Сделать ФГДС.
После всего этого повторный осмотр врача гастроэнтеролога, интерпретация всех полученных результатов. При необходимости врач может назначить дополнительные методы лучевой диагностики такие как КТ, МРТ. После этого врач назначит необходимое лечение. Через 2-3 недели после лечения и улучшения состояния, повторный осмотр, также повторно необходимо провести лабораторные исследования( биохимия крови) и проведение УЗИ в динамике. После всех этих действий необходимо соблюдать все рекомендации врача.
Для контроля состояния поджелудочной железы необходимо динамическое наблюдение.
Проведение УЗИ органов брюшной полости каждый год!!!
По всем вопросам обращайтесь по телефону 8-937-15-17-418!!!
Острый панкреатит
0Одним из грозных и страшных состояний связанных с поджелудочной железой является острый панкреатит.
Это острое воспаление поджелудочной железы, представляющее собой некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и с присоединением вторичной гнойной инфекции. Летальность от этого заболевания достигает высоких процентов, при панкреонекрозе достигает 70%.
В диагностике воспалительных заболеваний важную роль играет ультразвуковое исследование органов брюшной полости, а конкретнее УЗИ поджелудочной железы.
Благодаря ультразвуковой диагностике можно вовремя диагностировать минимальные, начальные изменения в поджелудочной железе. При любых остро возникших болезненных ощущениях в эпигастральной области, на ряду с лабораторными исследованиями назначают УЗИ.
Какие жалобы предъявляет пациент?
Самой главной жалобой является боль в животе, опоясывающего характера. Задача врача УЗД точно определить характер боли, где, в какой именно области локализуется боль. С помощью УЗИ выявить патологические изменения в органах брюшной полости. Еще одним характерным признаком острого панкреатита является тошнота и рвота. Повышение температуры тела, диспепсические явления( жидкий стул).
Ультразвуковое исследование поджелудочной железы проводится как и все другие органы брюшной полости строго натощак, это условие особо необходимо так как железа находится под желудком, а если пациент выпьет даже небольшое количество жидкости, визуализация станет невозможной.
Не надо пренебрегать этим важным условием!!!
Что мы можем увидеть в острый период воспаления поджелудочной железы на ультразвуковой картине?
В первую очередь мы оцениваем размеры железы, они увеличиваются, головка более 30 мм, тело более 25 мм, хвост более 20 мм. Контуры железы нечеткие неровные, структура диффузно неоднородная, эхогенность может быть снижена( отечный панкреатит) или повышена( жировой тип панкреонекроза). В около сальниковой сумке определяется выпот ( воспалительная жидкость). Вирсунгов проток расширяется более 2 мм. После постановки предварительного диагноза начинают антибактериальную терапию. Далее назначают УЗИ поджелудочной железы в динамике. После этого оценивают структурные изменения железы после проведенной терапии.
Таким образом УЗИ поджелудочной железы является одним из важных методов диагностики при остром панкреатите, только при соблюдении всех правил подготовки к ультразвуковому исследованию и грамотно построенному протоколу исследования, вас ждет успех.
Вы как врач УЗД окажете огромную и незаменимую помощь в диагностике острого панкреатита!!!
По всем вопросам по ультразвуковой диагностике звоните по телефону 8-937-15-17-418!!!